転倒予防のススメ
このページの目次
Q1.転倒予防とは?
<あいさつに代えて>
近年の社会の流れは『寿命の延伸』ではなく、『健康寿命の延伸』だと言われており、介護予防(※)の必要性が強く唱えられています。高齢者で介護が必要となる原因の一つは、転倒・転落などによる骨折です。そこで、皆さんに介護予防の考え方にある転倒予防について知って頂き、健康長寿に役立てて頂ければと思います。
※介護予防=『要介護状態の発生をできる限り防ぐ(遅らせる)こと、そして要介護状態にあってもその悪化をできる限り防ぎ、更に軽減を目指すこと』
Q2.転倒の原因は?
転倒の原因<内的要因>

転倒の原因は、身体状況に関連した『内的要因』と、生活環境に関連した『外的要因』に分けられます。
内的要因は
・体の状態の変化…力が弱くなる
バランスが悪くなる
視野や視力が悪くなる
感覚が鈍くなる
・精神・心理面…焦り、不安
緊張、興奮
注意力不足
・服薬状況…服用している薬の数
といったものなどが含まれます。
高齢者の転倒が危険であることは多くの人が理解しています。ところが、転倒の原因として“薬”があることはあまり知られていません。なぜ薬が転倒の原因となるのか、また、防ぐにはどうしたらいいのでしょうか。
<なぜ薬が転倒の原因になるの?>
我が国の地域在住高齢者で10~30%の方が年間1回以上転倒すると言われています。転倒は、高齢者にとってはけがや寝たきりなどの原因ともなるため、家のバリアフリー化などの予防処置には、力が入れられています。ところが、転倒の原因に薬があることはあまり知られていません。薬には必ずと言っていいほど副作用があります。高齢者には以下の3つの特徴があるため薬の副作用には注意する必要があります。
・複数・多数の薬を飲んでいる
・内臓の機能が低下しているため、副作用が出やすい
・薬を飲み始めてから体調の変化があっても口に出さない(言わない)
転倒の原因<外的要因>

一方、外的要因には
・履物…脱げ易いもの
滑りやすいもの
・床の状態…デコボコ
(小さい)段差
滑りやすさ
・明るさ…夜間などの足元の明るさ
・床の障害物…電気コード
カーペットなどの折れ端
滑りやすいマット
といったものなどが含まれます。
また、その他に『最近1年以内の転倒の有無』も将来的な転倒を予測するうえで非常に重要となっています。
Q3.転倒を予防するには?
転倒を予防するには、それぞれの原因に対して対策を立てる必要があります。つまり転倒を予防するために内的要因に対しては筋力トレーニングやバランス運動など複合的な運動、服薬管理、外的要因に対しては環境整備(転倒しない環境づくり)などを行うことが必要となってきます。また、きれいな歩き方を身につけることも転倒を予防する為には大切なことと言われています。具体的な内容は以下の通りです。
複合的な運動

ポイントはバランス運動を含んでいることです。簡単なもの(※)を例として挙げたのでご参照ください。
・立位での背伸び・踵挙げ(上下への重心移動)
・片足立ち(バランス練習)
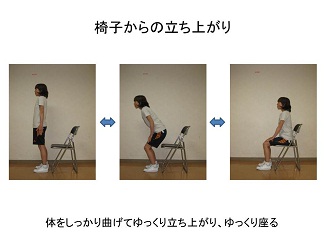
・椅子からの立ち座り(上下への重心移動)
・速歩(前後への重心移動)
※:人によってはこの運動では不十分な方もいます。
こういった点に注意しながらまずは部屋の片付けから行ってみてはいかがでしょうか。

きれいな歩き方
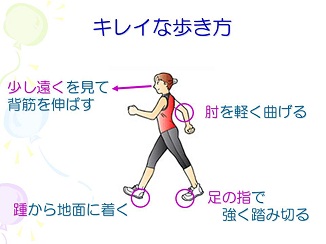
きれいな歩き方をすることでつまずきなどの転倒を予防することができ、足などの力を強くすることもできます。
きれいな歩き方をすると見た目も若々しく、健康的に見えます。
転倒につながる可能性が高い薬の副作用
| 病気 | 薬 | 主な副作用症状 |
|---|---|---|
| 高血圧 | 血圧降下薬 | めまい・ふらつき |
| 風邪 | 抗ヒスタミン薬 | 眠くなる・ボーッとする |
| 睡眠障害 | 睡眠薬 | ふらつく |
| 気分障害・認知症 | 抗精神病薬 | 脱力感・筋肉の緊張低下 |
すぐ始められる服薬中の注意事項
1.使用上の注意をよく読み理解する
使用上の注意をよく読み、服薬の指示にしたがいましょう。
2.服薬履歴をつける
どんな薬を、いつから、どのくらい飲んでいるか「お薬手帳」に記録することをお勧めします。
3.薬を飲み始めてからの変化を確認する
薬を飲み始めてから変化がないか(ろれつがまわらなくなる、ボーッとするようになった、意欲がなくなる等、だるそうだといった症状)周囲の目で確認しましょう。様子が、おかしいと感じたときは薬剤師や医師に相談してください。
環境整備

住み慣れた家でも、転倒の原因となるものはたくさん存在します。そこで、環境整備をする際のポイントを挙げました。



・動線を確保する
・視覚的にわかりやすくする
・足元を安定させる


Q4.転倒するとどうなる?
転倒すると骨折や打撲、怪我などを生じることがあります。高齢者では転倒した方の約5%に骨折が生じたとされています。ここでは骨折の状況やリスク、骨密度について解説していきます。
骨折しやすい箇所は?
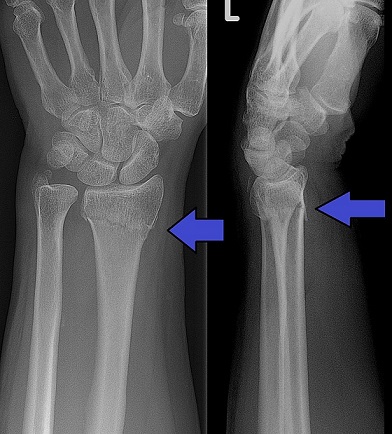
手首
転んで手をついた時に骨折しやすいです。痛みはそれほどでもありませんが、後から腫れて変形することがあります。
肩(二の腕のつけ根)
転んだ時に、とっさにひじや肩をついたりすると簡単に折れる部位です。
大腿骨(太ももの付け根)
転んだり、しりもちをついたりした時に骨折しやすいです。歩けなくなり寝たきりになる可能性が非常に高く、手術が必要になってきます。
腰骨と背骨この部位は元々骨粗しょう症の影響が大きいとされています。少しずつ圧迫されることで、気付かない内に変形していることがあります。転んだり、物を持ち上げたりして一気に力が加わると、圧迫骨折を起こすことがあります。(少しずつつぶれている場合は、背が縮んだり背中が丸まったりします。)
骨折しやすい人に何か特徴はあるのですか?
骨密度が低い人
骨密度が低いと骨折しやすくなります。
骨密度が平均値よりも1標準偏差低いと,男女とも1.5~2倍骨折リスクが高まるといわれています。
体重の軽い人
低体重、低BMIによって低骨密度になり,その結果として骨折のリスクが高くなります。
骨折の既往歴
男女とも部位にかかわらず今までに骨折したことのある人は、将来の骨折リスクが約2倍になります。特に,椎体骨折のある場合は将来の骨折リスクが約4倍に高まるといわれています。
家族に骨折歴がある人
親が大腿骨頸部骨折していると骨折リスクは2~3倍になり,その他の骨折の家族歴があると骨折リスクが1.2~1.5倍になるといわれています。
性,年齢による違い
椎体骨折や大腿骨頸部骨折の発生率は女性で高く,男女とも年齢とともに増加していきます。
女性で高齢の方は骨粗鬆症による骨折の重要な危険因子になります。
年齢は骨密度とは独立した骨折危険因子で,同じ骨密度であっても年齢が高いほど骨折リスクは高いとされています。
骨密度とは?
骨密度とは、単位体積当たりの骨量のことをいいます。骨の強さを表す指標の一つとされ、一定容積の骨に含まれるカルシウム・マグネシウムなどのミネラル成分の量を指します。一度失われた骨量を取り戻すことは難しく、思春期のころに十分に骨を育て、運動や適切な食事によって維持することが大切です。
骨の役割って何ですか?
・姿勢を保つ働き 骨格として体を支えています
・内臓を守る働き 衝撃に弱い脳や内臓を守っています
・運動の支点となる働き 骨に付いた筋肉が収縮することで運動が起こります
・カルシウムやリンを貯蔵する働き 体内に必要なミネラルの調節を行なっています
・血液を作る働き 骨の中にある骨髄というところで血液は作られます
骨は一度できあがってしまうと、その後変わらないもののように思われがちですが、古くなり劣化した骨は徐々に新しい骨へと生まれ変わっているのです。これを骨の新陳代謝といいます。



この骨の新陳代謝のバランスが悪くなると骨粗しょう症につながります。女性は閉経後、女性ホルモンのエストロゲンの分泌量が急速に減少します。エストロゲンの分泌量が減ると、溶けてしまった部分を新しい骨で埋めることが間に合わなくなり、スカスカの状態の骨になってしまうのです。

正常な人の骨の断面
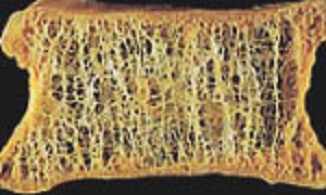
骨粗しょう症の人の骨の断面
骨粗しょう症ってどんな病気?
骨粗しょう症とは、骨のカルシウム量(骨量)が減り、骨がスカスカになりもろくなる病気です。
骨のカルシウムが減っても自覚症状はありません。本人も周りにいる人も気づかないうちに進んでいきます。 骨がスカスカになると、わずかな衝撃でも骨折をしやすくなります。
骨粗しょう症は、がんや脳卒中、心筋梗塞のようにそれ自体が命に関わる病気ではありませんが、骨粗しょう症による骨折から、要介護状態になる人は少なくありません。
生涯を健康的に過ごすためには、血圧やコレステロール値を気にするように骨密度の値にも気をかけ、定期的に検診を受けたいものです。
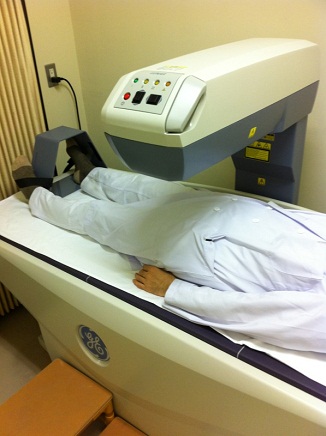
骨密度検査はどんな検査なのか?
骨密度検査とは、X線や超音波を使って、骨の中に詰まっているカルシウムやマグネシウムなどのミネラル成分の量を測定する検査のことを言います。骨密度の測定方法はいくつかあり、測定部位も、腰椎(腰骨)、大腿骨、手の骨、腕の骨、踵の骨など、その方法によって様々です。
当院ではX線を用いたDXA法という方法で腰椎と大腿骨頚部の検査をしています。
当院では、日本骨粗鬆症学会で推奨されている、DXA法による検査をしています。
腰椎と大腿骨近位部、または前腕骨を測定しています。
※DXA法
DXA法とは、2種類の異なるエネルギーのX線を照射し、骨密度を測定する方法です。
放射線の被ばく量は極めて少なく、短時間で精度の高い測定ができるため、骨密度の標準とされています。
Q5.骨を強くするための食事は?
丈夫な骨を作るための食事
骨の主な成分はカルシウムです。からだに必要なカルシウムは十分に摂取することが大切です。 カルシウムを効率よく利用し骨を作るためには、ビタミンDやビタミンKも欠かせない栄養素です。
カルシウム
カルシウムが不足すると、それらの働きが損なわれないように、骨から血液中にカルシウムが放出されます。すると、骨はスカスカになり骨密度の低下につながってしまいます。歯や骨をつくるもとになるのはもちろん、神経の働きや筋肉運動、ホルモンの調整など重要な役割をしています。カルシウムの99%は骨と歯に、残りの1%が血液などの体液や筋肉などの組織にあります。
カルシウムは、毎日の飲食で摂取した分がすべて体に吸収されるわけではありません。吸収されなかったカルシウムは便中に排出され、利用されなかったカルシウムは尿中や便中、もしくは汗となって体外に排出されます。体内に吸収されにくいカルシウムを上手に利用するには、より多くのカルシウムを摂取するだけでなく、吸収のことも考えた食品選びが大切です。
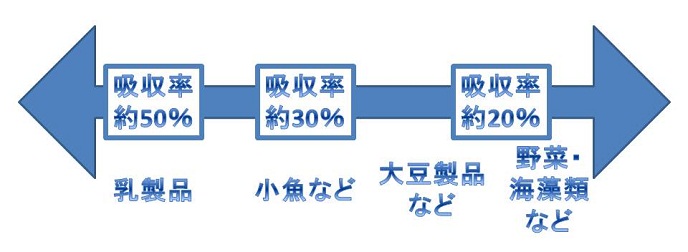
カルシウムを豊富に含む食品と吸収率
乳製品が吸収率もよく、少量で多くのカルシウムを摂取できますね。
ビタミンD
ビタミンDは体内で活性型ビタミンDとなり、さまざまな働きをしてくれます。腸でのカルシウムの吸収を促進し、骨への沈着を助けるなどの役割があります。また体内のカルシウムが不足すると、骨のカルシウムを溶かし血液中に送り出し、尿の中に残っているカルシウムを、再吸収して不足分を補い血液中のカルシウム濃度を一定に保つ働きをしています。食事からとり入れるほか、日光を浴びることによって皮膚で合成されるので、適度な日光を浴びるようにしましょう。

ビタミンDを豊富に含む食品
ビタミンK
ビタミンKは、骨にカルシウムを沈着させ、丈夫な骨を作る働きもあります。このときビタミンKは、コラーゲンとカルシウムを結び付ける働きをし、骨からカルシウムが溶け出すのを防いでいます。ビタミンKは、私達の腸内の細菌によっても作られるので、普通の食事をしていれば不足することはほとんどありません。

ビタミンKを豊富に含む食品
骨粗鬆症予防のために必要な栄養素量
栄養が不足している低栄養状態では、転倒や骨折、疾病などにつながり、寝たきりの原因になります。筋力の低下や老化を防ぎ、からだを維持するためには、たんぱく質・ミネラル・ビタミンなどの各栄養素を十分に確保し、1日3食しっかりとり、主食・主菜・副菜を揃えて、様々な種類の食品をバランスよく食べることが大切です。
| カルシウム | 800㎎/日 |
|---|---|
| ビタミンD | 10~20μg/日 |
| ビタミンK | 250~350μg/日 |
Q6.転倒関連のことは誰に相談すればいいの?
施設の取り組み
病診連携について
もともといつも見てもらっている各科のなんでも気軽に相談できる医師を「かかりつけ医」と呼んでいます。
自分の体のことをよくわかってくれているかかりつけの先生ですが、専門外の分野の治療や、備えていない装置を使った検査が必要な場合などは、「病診連携(病院と診療所が、患者様の医療情報について連絡を取り合うこと)」を行い、必要な対応を行うことが日常的にされています。
もちろん、一度紹介されて他の病院にかかっても、かかりつけの先生のところで対応可能な段階になったら、再度逆紹介を行うというのが一般的なルールになっています。
受けたい検査や治療がある場合、適性があれば、先生たちはこころよく紹介状を書いてくれると思うので、気になることがあったら率直にかかりつけの先生に相談してみてください。
また、特に「かかりつけ医」の先生がいない場合は、病院の医療ソーシャルワーカーや、市の地域包括支援センター、最寄りの在宅介護支援センターなどに相談してみましょう。
地域の取り組み

いきいき100歳体操
高知県が発祥で、大変高い効果が得られたことが話題を呼び、淡路市の健康増進課が推進している体操です。
椅子に座ったまま行う体操で、週2回程度と取り組みやすい内容となっています。
市内100ヶ所以上で開催されています。あなたのご近所でも行われているかもしれません。
年齢を問わず参加でき、3人以上の希望者があれば説明会を行い新たな会場を設けることもできるということです。
「年を取るにしたがって、誰もが体が弱って介護が必要になる」と思っていませんか?「いきいき100歳体操」で体力をつけ、いくつになっても元気でいきいきした生活を送りましょう。

