A.嘔気・嘔吐(1) 上部消化管閉塞・肝臓による圧迫・胃のスキルスによる嘔気・嘔吐
ページの目次
Overview
一般的に薬物療法単独による制御は困難と考えられています(試みるとすれば下記)。
完全閉塞では、NG(nasogastric tube)の用い方に工夫する余地がある場合が多いです(持続、症状がある時に間欠使用、夜間のみ定期留置、寝る前に入れて抜いてから寝るなど;患者の希望に合わせる)。NGに拒否感のある方は、なるべく細いチューブを用いて、入れることで楽になるか評価します。楽になれば、間欠挿入が良いか、持続挿入が良いか、を患者と相談します。
NGが長期間必要な場合、NGよりはPEG(消化器内科)やPTEG(外科)を希望される患者さんもいます。緩和ケア対象の患者さんにはあまり積極的には考慮していません。(NGの工夫で何とかなることが多いため)
輸液:overhydrationが消化管分泌を亢進し症状緩和を困難にするとの見解が一般的で、上部閉塞では、輸液量は維持量+嘔吐量を目安に投与します。体液過剰症状が増悪すれば、減量して脱水を許容する選択肢は症状緩和の点からはあります。必要量を決定する方法は確立していないので、体液過剰症状(浮腫、胸水、腹水)を毎日理学的にみて患者の苦痛になっているかを評価して、脱水(BUN/creatinine)のバランスを定期的に評価することが必要になります。口渇は薬剤や口呼吸などの影響を受けるので脱水の指標にはなりません。
ドレナージされても続く嘔気や込み上げ感・えづきに対しては 薬物療法が有用な場合があります。
口腔が汚いと不快→飲む→吐くの悪循環になるので、口腔ケアを歯科チームに依頼してください。
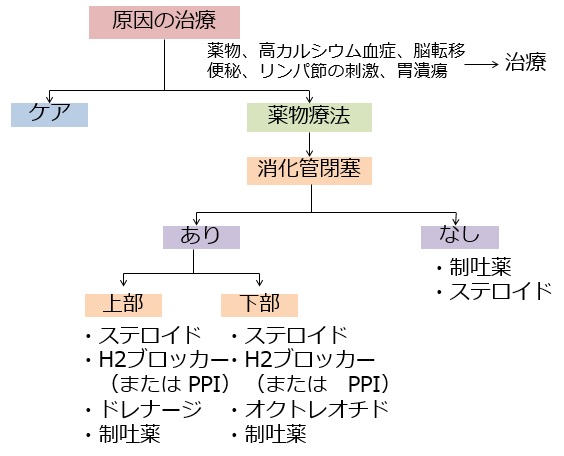
嘔気・嘔吐の緩和治療のoverview
薬物療法
ステロイド
消化管閉塞全体として、「使用しないよりは使用する方がおそらく良い」再開通率です(NNT=6~∞)。
全身状態から許容できれば リンデロン4~8mgを朝1回×3~7日投与し、効果があれば効果の維持できる最小量まで減量、または 一旦中止して症状が悪化すれば再開します。効果がなければ中止してください。投与量と効果の関係について実証研究はありません。
1カ月以上の投与になる場合、消化性潰瘍、血糖異常、ムーンフェイス、精神症状(不眠、せん妄、抑うつ)、カンジダ性口内炎、結核などのステロイドによる合併症を生じるリスクは上がりますので、利益が不利益を上回ると評価する場合に使用してください。
臨床的に上部閉塞ではあまり有効ではありませんが、10%くらいで良くなる(ようにみえる)場合があります。
H2ブロッカー(or PPI)
胃液の分泌量を抑制する目的で消化管閉塞の緩和治療として使用します。海外ではザンタック200mg/日がよく用いられます。院内採用薬はガスター40mg/日、またはオメプラゾール40mg/日、になります。
消化管分泌抑制薬 オクトレオチド200~300μg/日 (または ブスコパン40~80mg/日)
上部閉塞では有効な症例報告がある程度で、一般的に、効果は10~20%以下です。
消化管閉塞全体を対象としたRCTではオクトレオチドがブスコパンより有意に優れた効果が認められます。オクトレオチドに関する最近の研究についてはこちらをご覧下さい。
オクトレオチドの高カロリー輸液への混注は、力価が多少下がります(約80%)。できるだけ、維持液に溶いて24時間投与(250mLに入れて10mL/時間など)してください。バルーンポンプ内に入れても良いです。
※但し、高カロリー輸液混注8時間後の力価は80%程度ですので、在宅環境下やルートが増えることでQOLを害すると思われる場合には混注でも可能です。配合変化については薬剤師に確認してください。
制吐剤
完全閉塞の場合、プリンペランのような蠕動亢進薬は症状を悪化させ、腸管内圧の上昇による穿孔の危険があるため望ましくありません。完全閉塞でないと考えられる場合、プリンペラン2~4A持続点滴を蠕動が亢進しないくらいに使用してください。まれにパーキソニズムやアカシジアを生じます。
中枢性制吐剤を眠気の生じない程度使用すると良い場合があります。
たとえば、ポララミン1~3A持続静注、ノバミン1~3A持続静注、ハロペリドール0.3~0.5A持続静注など。いずれも投与開始後、症状緩和効果と眠気とのバランスを患者個々に判断して投与量を調節してください。
| 処方例 |
|---|
| オクトレオチド300μg+5%ブドウ糖250mL、10mL/時間、持続点滴 リンデロン6mg+生食100mL、朝、点滴 ガスター40mg/日、ポララミン2A/日を輸液に混注 |