てんかん外科治療
てんかんの外科治療は以下の場合に考慮されます。
発作が止まっていない場合、まず何をするべきでしょうか。第一歩は発作を正確に分析するところから始まります。
- 適切な複数の抗てんかん薬を服用しても発作が十分に止められない場合
- 各種抗てんかん薬に対する薬疹などのアレルギー反応で服用ができず、発作に対して外科治療以外に手立てがないと判断された場合
発作が止まっていない場合、まず何をするべきでしょうか。第一歩は発作を正確に分析するところから始まります。
第一段階 長時間脳波モニタリング
Nicolet One TM
(カージナルヘルス社・ミユキ技研)
第二段階 侵襲的モニタリング
外科治療が計画される際、脳波の所見・MRIなどの画像所見が明らかに一致する場合(例えば側頭葉てんかん)には、この第二段階をスキップして第三段階の切除術を直接行う場合もあります。
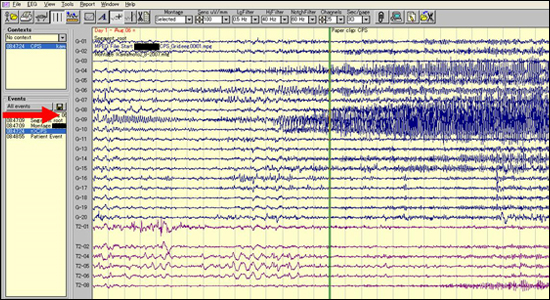
しかし多くの例では、脳波と画像だけでは情報が不十分な場合が多く、頭蓋内に電極を留置して、さらに詳しい焦点に関する検査を行います。留置する電極には写真に示すようにさまざまな形状の電極が用意されています。これらを必要とされる頭蓋内の場所に合わせて選択、組み合わせていきます。(この第二段階から手術ということになります)
しかし多くの例では、脳波と画像だけでは情報が不十分な場合が多く、頭蓋内に電極を留置して、さらに詳しい焦点に関する検査を行います。留置する電極には写真に示すようにさまざまな形状の電極が用意されています。これらを必要とされる頭蓋内の場所に合わせて選択、組み合わせていきます。(この第二段階から手術ということになります)
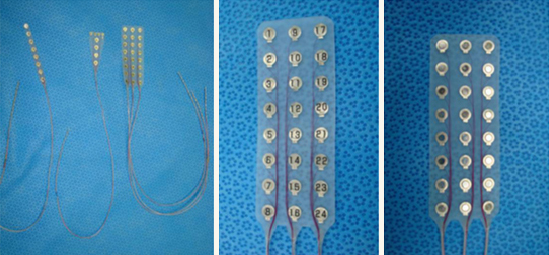
さまざまな形状の頭蓋内電極。手術ではこれらを組み合わせて使用する。
(ユニーク・メディカル社製)
この電極を留置した状態で基本的には1週間、詳細に調べます。発作を起こした時には図の赤矢印に示すように、発作の発生源となった電極から速い波が出現する様子が観察されます。
第三段階 発作の発生源の処置
第二段階で割り出された発作の発生源を処置するのが第三段階です。その方法には大きく分けて、
基本的には切除術が最も望ましい方法であり、根治術と考えられます。切除術の中で頻度が高いのは側頭葉や前頭葉の手術です。切除術とは文字通り、発作を出している部分を切り取ってしまうので、その部分が脳の中で大切な機能を担当していないことが前提です。切除術では側頭葉切除術が最も成績が良く、7~8割の例で発作が消失します。
脳を切除してしまうことに不安があるかもしれませんが、発作のくり返しにより脳の正常な部分へのダメージが続くことを考慮する必要があります。また、切除術後の知能指数(IQ)が術前よりも向上した事例が多数報告されています。
第三段階 発作の発生源の処置
第二段階で割り出された発作の発生源を処置するのが第三段階です。その方法には大きく分けて、
- 切除術
- 遮断術
基本的には切除術が最も望ましい方法であり、根治術と考えられます。切除術の中で頻度が高いのは側頭葉や前頭葉の手術です。切除術とは文字通り、発作を出している部分を切り取ってしまうので、その部分が脳の中で大切な機能を担当していないことが前提です。切除術では側頭葉切除術が最も成績が良く、7~8割の例で発作が消失します。
脳を切除してしまうことに不安があるかもしれませんが、発作のくり返しにより脳の正常な部分へのダメージが続くことを考慮する必要があります。また、切除術後の知能指数(IQ)が術前よりも向上した事例が多数報告されています。
もし切除しようとしている部分が大切な機能を担っている場合はどうしたら良いのでしょうか。大切な機能を有する部分を切除すれば、その機能がなくなり後遺症を残しますので切除術は好ましくありません。そのような場合、緩和的な(発作頻度を減らす)意味になりますが、遮断術といって、発作の波が周囲に伝わるのを妨げる方法を取ります。遮断術には脳梁離断術(corpus callosotomy)や軟膜下多切術(multiple subpial transection; MST) があります。
入院期間は術後のリハビリを含めて、第二段階を経て第三段階となった場合は3~4週間。第三段階のみの場合は10~14日間です。
手術後に発作が止まる、もしくは改善していれば、ご自宅から近い医療機関で術後のフォローアップが受けられます。(エピネット)
入院期間は術後のリハビリを含めて、第二段階を経て第三段階となった場合は3~4週間。第三段階のみの場合は10~14日間です。
手術後に発作が止まる、もしくは改善していれば、ご自宅から近い医療機関で術後のフォローアップが受けられます。(エピネット)
迷走神経刺激療法
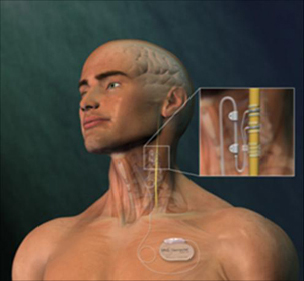
製造 Cyberonics, Inc., USA / 国内販売 日本光電
上記2社のご好意により転載
迷走神経刺激療法は、刺激を送り出すパルス・ジェネレータを左の前胸部に埋め込み、コイル状の電極を左頸部の迷走神経に巻きつけます(イラスト参照)。刺激は迷走神経を通って、まず脳の深部に到達し、さらにそこから脳の表面に向かって広く伝わっていきます。この電気による刺激が発作を抑える作用を持っています。
適応は抗てんかん薬を服用しても発作が抑えきれない場合で、かつ焦点切除術等の開頭術の適応もない場合に考慮されます。迷走神経刺激療法は焦点切除術のように発作を完全に抑えこむことはできませんが、副院長の山本がニューヨーク大学てんかんセンターで経験した症例では全体の60%の例で、発作を50%以上減少させることができました。また反応が鈍かった患児の反応が良くなるなど、発作を減少させる以外の副次的な作用も認められています。
適応は抗てんかん薬を服用しても発作が抑えきれない場合で、かつ焦点切除術等の開頭術の適応もない場合に考慮されます。迷走神経刺激療法は焦点切除術のように発作を完全に抑えこむことはできませんが、副院長の山本がニューヨーク大学てんかんセンターで経験した症例では全体の60%の例で、発作を50%以上減少させることができました。また反応が鈍かった患児の反応が良くなるなど、発作を減少させる以外の副次的な作用も認められています。